FOIE
Article modifié le
Le foie biliaire
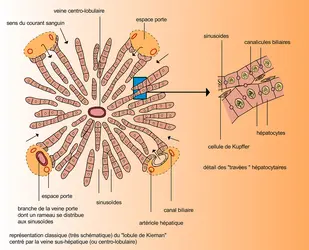
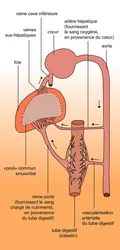
L'une des principales fonctions de l'appareil hépato-biliaire est de produire ( sécrétion) et d'évacuer ( excrétion) la bile, liquide complexe, qui élimine des déchets moléculaires inutiles, voire toxiques pour l'organisme, mais aussi liquide indispensable pour assurer une digestion correcte et une absorption suffisante des aliments, ainsi que pour perpétuer sa propre production. La sécrétion de la bile met en jeu des mécanismes compliqués impliquant de nombreux transporteurs d’ions et de diverses molécules, et son excrétion dépend d'une régularisation neuro-hormonale déclenchée lors de la phase stomacale de la digestion. L'« arbre biliaire » naît des canalicules, simples cavités délimitées par deux hépatocytes contigus ; elles forment au sein du lobule un réseau, drainé dans l'espace porte par des canaux biliaires intrahépatiques. Par confluence, les canaux biliaires forment deux branches principales, droite et gauche, drainant chacune le lobe hépatique correspondant. Elles émergent de la masse hépatique pour se réunir et constituer le canal hépatique. Par adjonction du canal cystique, provenant de la vésicule biliaire, le canal hépatique devient le cholédoque. Ce dernier se termine dans le duodénum, par l'intermédiaire du système sphinctérien d’Oddi. Dans sa portion préterminale, le cholédoque traverse la tête du pancréas ; il peut être obstrué, dans ce trajet, par la prolifération tumorale du pancréas.
La vésicule biliaire est un sac placé en dérivation sur la voie biliaire. Un important appareil musculaire explique sa contractilité. L’entrée de lipides dans le duodénum y stimule la sécrétion de l’hormone cholécystokinine (CCK), ce qui provoque la contraction de la vésicule biliaire. Le grand développement et la différenciation de sa couche muqueuse sont liés à sa fonction de réabsorptionde certaines molécules contenues dans la bile.
Composition de la bile
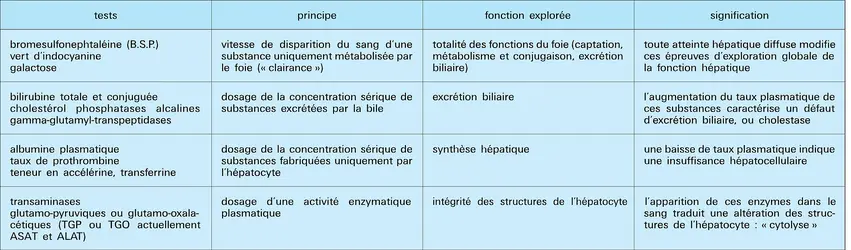
Le volume de bile excrété est de 300 à 700 cm3 par jour et peut atteindre 1 litre. Certaines des substances excrétées dans la bile sont à une concentration voisine de celle du sang (sodium, chlore, potassium, glucose, cholestérol). Les autres sont dans la bile à une concentration bien supérieure à celle du plasma, ce qui implique un travail de concentration active. Les hépatocytes ont l’aptitude de capter ces substances dans le sang circulant, les stocker et les concentrer, puis de changer les caractères physico-chimiques de certaines par conjugaison, enfin de les excréter dans le canalicule biliaire qui les déversera dans l'intestin. Font partie de cette catégorie de substances les sels biliaires, la bilirubine, des hormones, des produits étrangers à l'organisme que le foie inactive, des médicaments tels que les antibiotiques, ou encore des colorants tels que la brome-sulfone-phtaléine, utilisée pour explorer la fonction hépatique. Deux des composants de la bile ont une importance particulière en physiopathologie : les sels biliaires (ou acides biliaires) et la bilirubine.
Les sels biliaires
Les sels biliaires sont des produits d'oxydation du cholestérol dont ils conservent le noyau stérol. La transformation du cholestérol en sels biliaires dans l'hépatocyte est une des voies par lesquelles l'organisme combat l'hypercholestérolémie. Une fois formés, les dérivés du cholestérol sont conjugués avec des acides aminés (glycine ou taurine), ce qui permet leur excrétion. Au cours de celle-ci, les sels biliaires entraînent par effet osmotique une certaine quantité d'eau, qui sert de solvant aux autres substances évacuées dans la bile. Par ailleurs, un mécanisme « économique » permet la réabsorption, par les cellules de l’intestin grêle (iléon) de la plus grande partie des sels biliaires : parvenus à l'intestin, ils retournent alors au foie (cycle entéro-hépatique). Constamment synthétisés par l'hépatocyte, constamment réabsorbés par l'intestin, les acides biliaires sont ainsi les régulateurs de leur propre fabrication.
Rôle des sels biliaires
Les graisses sont insolubles dans l'eau ; or, presque toutes les activités enzymatiques se passent en phase aqueuse. Les sels biliaires obvient à cet état de choses : ils réalisent avec les corps gras une émulsion, les divisent en très fines gouttelettes accessibles aux enzymes du milieu aqueux.
Ils participent, de la même manière, à la stabilisation de la bile, laquelle contient des substances ne pouvant rester en solution dans l'eau (lécithines, cholestérol, etc.). Les sels biliaires forment avec ces molécules des micelles qui permettent leur maintien en solution. Pour peu que la concentration des sels biliaires soit impropre, le cholestérol précipite (boue biliaire), ce qui peut constituer l'amorce d'un calcul biliaire (lithiase). L'action des sels biliaires dans la digestion intestinale des graisses relève du même mécanisme : formation de micelles et mise en suspension, dans le milieu intestinal aqueux, des graisses et du cholestérol. Les enzymes (lipases) peuvent alors agir sur les gouttelettes lipidiques, ce qui permet l’assimilation des molécules qui les constituent. L'absorption des vitamines solubles dans les graisses (A, D, E, K) et du calcium dépend du bon fonctionnement de ce mécanisme ; en cas d'absence de sels biliaires dans l'intestin (dans les obstructions biliaires complètes, par exemple), on observe divers syndromes carentiels : déminéralisation, dénutrition, hémorragie par hypovitaminose K, etc.
La lithiase biliaire
Un calcul biliaire, ou lithiase, résulte soit d’un défaut de l'agent solubilisant (les sels biliaires) soit d’un excès de la substance à dissoudre (le cholestérol). Ce déséquilibre pourrait avoir une origine alimentaire car, de fait, la lithiase vésiculaire est souvent une maladie de « gros mangeurs ». Mais il est certain que ce facteur n’est pas le seul en cause : des facteurs endocriniens pourraient entraîner une telle modification ; la lithiase est plus courante chez les femmes et semble particulièrement favorisée par les grossesses. Dans quelques cas, bien différents, la lithiase est due à un excès de bilirubine, elle-même conséquence d'une lyse des globules rouges (lithiases pigmentaires).
Le diagnostic de la lithiase biliaire se fait presque exclusivement par imagerie médicale, échographie dans la majorité des situations et imagerie par résonance magnétique (IRM). À l' échographie, les calculs vésiculaires constituent des corps denses au sein de la vésicule, avec une image arrondie et, derrière elle, un cône d'ombre. Cet examen simple, inoffensif et peu coûteux, a montré l'extrême fréquence de la lithiase vésiculaire chez les sujets asymptomatiques. Un cinquième de la population française serait ainsi porteuse de ces calculs.
Les lithiases asymptomatiques ne sont ni traitées ni opérées, tout au moins à partir d'un certain âge. En tout cas, l'existence de troubles dyspeptiques, de ballonnements après les repas, de migraines, de vertiges, etc., ne peut en aucun cas constituer une indication à une intervention chirurgicale. La question est différemment posée chez les femmes jeunes, porteuses de petits calculs, plus exposées à des crises biliaires, surtout en cas de contraception orale ou de grossesse.
Il n'en est plus de même lorsque surviennent des accidents « mécaniques » dus à l’obstruction par des calculs de différentes parties du système biliaire (vésicule et cholédoque). Le principal et le plus typique est la crise douloureuse, ou colique hépatique. Elle est dramatique et se reconnaît facilement : elle débute la nuit par une sensation de poids dans l'épigastre ou l'hypochondre droit, qui se transforme rapidement en une douleur insupportable avec inhibition respiratoire. Elle irradie de façon extrêmement caractéristique vers le côté droit, dans le dos et vers l'épaule ; elle va de pair avec des vomissements et est bientôt suivie de fièvre et, dans certains cas, d'un ictère. D'autres fois, l'obstruction du cholédoque ne se manifeste que par des crises douloureuses, sans fièvre et sans ictère, ou encore par des accès fébriles éloignés, sans douleur et longtemps sans ictère. De telles rechutes accompagnées ou non d'ictère et de fièvre sont très significatives de la lithiase du cholédoque. La lithiase biliaire expose à des complications locales graves : l'hydrocholécyste est due à l'occlusion du canal cystique, la vésicule se distendant au point d'être menacée de rupture ; les cholécystites lithiasiques sont provoquées par une inflammation de la paroi, entraînant une suppuration du contenu vésiculaire et une inflammation du péritoine périvésiculaire.. Un calcul peut aussi parfois migrer directement de la vésicule dans l'intestin. Cet accident s'accompagne d'une hémorragie digestive, puis d'une occlusion : c'est l' iléus biliaire des sujets âgés.
Le plus grand drame de la lithiase biliaire reste l’évolution maligne des voies biliaires. Le calculo- cancer survient tard dans la vie et est associé dans 80 % des cas à une lithiase. Il se révèle par un gros foie, ou par un ictère, ou par de la fièvre et des douleurs. Le traitement consiste en l’exérèse de la tumeur, lorsque cela est possible, associée à la chimiothérapie et la radiothérapie.
Traitement chirurgical de la lithiase biliaire
La cœliochirurgie a représenté une véritable révolution thérapeutique dans le traitement des lithiases. Considérablement perfectionnée à partir de méthodes plus anciennes comme la cœlioscopie des gynécologues, par les équipements vidéo (permettant de visualiser sur grand écran le contenu de la cavité abdominale) et la miniaturisation de l'instrumentation, la coeliochirurgie peut être robotisée. L’ablation de la vésicule dans ce contexte consiste en l’insufflation de gaz dans la cavité péritonéale (pneumopéritoine, puis l’introduction, en général par l'ombilic, d'un appareil porteur d'une caméra vidéo ; deux autres petites incisions punctiformes de la paroi permettent l'introduction des instruments pouvant sectionner, coaguler, ligaturer, etc. Les perfectionnements de cette technique permettent d’intervenir sur l’ensemble des voies biliaires. Les suites de cette intervention sont beaucoup plus simples que celles de la chirurgie conventionnelle : les patients peuvent souvent sortir de l'hôpital ou de la clinique au troisième jour.
Traitement médical de la lithiase vésiculaire
Le traitement médical des calculs de cholestérol consiste en l'administration au long cours (plusieurs mois à un an) de certains acides biliaires (l'acide chénodésoxycholique ou l'acide ursodésoxycholique) qui vise à corriger un déséquilibre de la composition de la bile, c'est-à-dire à retrouver les conditions de solubilisation du cholestérol dans les voies biliaires.
Les calculs calcifiés, opaques aux rayons X, sont a priori insensibles au traitement médicamenteux. La proportion des patients susceptibles de bénéficier de ce traitement parmi tous les porteurs de calculs vésiculaires est cependant relativement faible. Par ailleurs, il est tout à fait envisageable que l'on s'abstienne de tout traitement, médical ou chirurgical, chez des sujets chez qui l'on a découvert par hasard une lithiase vésiculaire, si celle-ci est parfaitement asymptomatique et n'entraîne ni douleurs ni complications infectieuses.
Bilirubine et ictères
Les jaunisses, ou ictères, sont la traduction clinique d'une accumulation excessive dans l'organisme de bilirubine, pigment qui confère une coloration jaune à la peau et aux muqueuses. La bilirubine, toxique, est normalement éliminée par le foie.
Formation et excrétion de la bilirubine
La bilirubine provient de l' hémoglobine des globules rouges : l’hème est libérée de la globine, perd son fer et est converti en plusieurs étapes en bilirubine libre, qui doit être éliminée. Mann avait déjà montré, en 1926, que les chiens hépatectomisés produisaient de la bilirubine au niveau de leur système réticulo-endothélial. Ainsi se trouve individualisé un premier groupe d'ictères dits « hémolytiques », dans lesquels les hématies sont détruites précocement et à un rythme exagéré. La quantité d'hémoglobine libérée dans le plasma est excessive et les capacités d'excrétion du foie sont débordées.
L’étude de plusieurs maladies génétiques du foie a contribué à l’élucidation du mécanisme de l’excrétion de labilirubine. Ce phénomène comprend en réalité trois temps, l'altération de chacun d'eux pouvant être cause d'ictère :
– Temps de captation par les hépatocytes : la bilirubine associée à l’albumine du sérum pénètre les hépatocytes.
– Temps de conjugaison de la bilirubine : dans l’hépatocyte, la bilirubine est détoxifiée par conjugaison, par action d'une enzyme, liée au réticulum endoplasmique, la glycuronyl-transférase. Un certain nombre d'ictères sont provoqués par une perturbation de cette phase : ainsi l'ictère néonatal dit « ictère physiologique du nouveau-né », la ou les maladies de Gilbert, ou « cholémie familiale », dont le tableau clinique est celui d'un ictère chronique variable, souvent accru par la fatigue, les émotions, l'abus d'alcool ou par une infection intercurrente.
– Temps d'excrétion canaliculaire de la bilirubine conjuguée, dernière étape intrahépatocytaire du trajet suivi par la bilirubine. La bilirubine conjuguée suit la voie sécrétoire classique de la cellule (réticulum endoplasmique, appareil de Golgi, vésicule sécrétoire), traverse le pôle biliaire de la cellule puis franchit la membrane qui sépare l'hépatocyte du canalicule biliaire. Toute atteinte du trafic intracellulaire entraîne une rétention de la bilirubine déjà conjuguée qui sera « régurgitée » dans le sang, provoquant un ictère (syndrome de Dubin Johnson).
Les cholestases intrahépatiques
La cholestase est la réduction ou l’arrêt de la production de bile. La rétention est à l’origine de l’ictère, trait clinique le plus saillant sinon le plus constant, des hépatites virales et toxiques. Deux types de mécanismes expliquent l'ictère des maladies du foie : le premier résulte de la destruction des hépatocytes et de leur appareil excréteur des éléments constitutifs de la bile ; le deuxième est dû à la souffrance et la destruction des petits canaux biliaires intrahépatiques. Ces lésions se retrouvent au cours de maladies auto-immunes que sont la cirrhose biliaire primitive et la cholangite sclérosante primitive.
Les ictères post-hépatiques
Après avoir quitté les petits rameaux biliaires intrahépatiques, la bilirubine – dans son véhicule, la bile – parcourt les voies biliaires extrahépatiques. Elle pourra être arrêtée à n'importe quel stade par divers obstacles pathologiques : calculs de la voie biliaire principale, entraînant une infection (angiocholite) ; tumeurs, le plus souvent malignes, siégeant au niveau de la bifurcation du canal hépatique, ou de la papille (ampullome vatérien) ; tumeurs du pancréas ou, plus rarement, pancréatites ; compressions extrinsèques diverses, ganglions, pédiculites, etc. Chacun de ces obstacles déclenche un ictère, et seule une intervention peut faire un bilan exact des lésions et éliminer l'obstacle.
Tout l'intérêt du diagnostic des ictères réside précisément dans la nécessité de ce partage entre ictères « médicaux » (pré- et intrahépatiques) et ictères « chirurgicaux » (post-hépatiques). Le diagnostic des ictères a été bouleversé par l'échographie, qui donne des images de ce qui se passe dans le foie et les voies biliaires. La tomographie numérisée (ou scanner) complète l’arsenal diagnostique non invasif.
Si le diagnostic n'est pas obtenu par ces deux premières techniques, on utilise des méthodes radiologiques spéciales d'opacification des voies biliaires, soit par cathétérisme rétrograde du cholédoque (c'est-à-dire l'introduction, sous endoscopie, d'un produit de contraste par l'orifice d'abouchement du cholédoque dans le duodénum), soit par l'opacification directe, par ponction des voies biliaires par le foie. Ces méthodes fournissent des résultats remarquables, mais elles sont plus agressives que les précédentes. En revanche, la dernière procédure permet d'effectuer dans le même temps un geste thérapeutique : section du sphincter d'Oddi, ablation de calculs obstruant le cholédoque, franchissement d’un obstacle tumoral. Moins agressive que la chirurgie biliaire conventionnelle, mais plus que les deux premières techniques, cette chirurgie endoscopique a modifié l'abord thérapeutique des cholestases mécaniques.
Accédez à l'intégralité de nos articles
- Des contenus variés, complets et fiables
- Accessible sur tous les écrans
- Pas de publicité
Déjà abonné ? Se connecter
Écrit par
- Jacques CAROLI : professeur à la faculté de médecine de Paris
- Yves HECHT : docteur en médecine, ancien chef de clinique, médecin consultant de l'hôpital Saint-Antoine, Paris
- Encyclopædia Universalis : services rédactionnels de l'Encyclopædia Universalis
Classification
Médias
Autres références
-
RÉGÉNÉRATION HÉPATIQUE
- Écrit par Hélène GILGENKRANTZ
- 2 047 mots
- 3 médias
Le foie, qui assure des fonctions essentielles – métaboliques, immunitaires, de détoxification et de drainage de la bile –, témoigne également d’une remarquable capacité à se régénérer rapidement après une lésion traumatique ou une exérèse chirurgicale, c’est-à-dire à récupérer dans un temps très court...
-
ABDOMEN
- Écrit par Claude GILLOT
- 6 350 mots
- 9 médias
Lefoie se développe (fig. 6a) dans l'épaisseur du mésogastre antérieur, et devient une glande volumineuse ; elle refoule latéralement le feuillet droit et le feuillet gauche, mais n'envahit pas le méso en totalité. Elle laisse libre la partie supérieure (ligament suspenseur, ligament rond) et la partie... -
ADÉNYLIQUE CYCLIQUE ACIDE ou ADÉNOSINE MONOPHOSPHATE CYCLIQUE (AMP cyclique)
- Écrit par Paolo TRUFFA-BACHI
- 485 mots
En 1956, l'Américain E. W. Sutherland et ses collaborateurs découvrent un facteur thermostable indispensable à l'activation, par l'adrénaline, de la phosphorylase du tissu hépatique. La caractérisation chimique de la substance montre qu'il s'agit d'un nucléotide...
-
ADRÉNALINE
- Écrit par Jacques HANOUNE
- 3 568 mots
- 2 médias
...hyperlactacidémie, et une augmentation des acides gras libres. Elle augmente le métabolisme de base. L'adrénaline augmente la production de glucose par le foie en stimulant les deux voies de la gluconéogenèse et de la glycolyse. Le mécanisme de cette action passe par un récepteur β2 ou α1-adrénergique... -
ALDOSTÉRONE
- Écrit par Pierre KAMOUN
- 1 642 mots
L'aldostérone est presque entièrement métabolisée au cours de la traversée hépatique, comme l'indique sa concentration quasi nulle dans la veine sus-hépatique. L'inefficacité de l'aldostérone administrée par voie orale illustre sa métabolisation complète lors d'un seul passage hépatique.... - Afficher les 50 références
Voir aussi
- CONTAMINATION
- ARTÈRE HÉPATIQUE
- VOIES BILIAIRES
- HÉPATOCARCINOME
- ANTIVIRAUX
- VARICES ŒSOPHAGIENNES
- ŒSOPHAGE
- BILE
- BILIAIRES SELS
- ARTÈRES
- INTESTIN
- HISTOLOGIE ANIMALE
- INSUFFISANCE HÉPATIQUE
- CANAL HÉPATIQUE
- ILÉUS BILIAIRE
- HÉPATOCYTE
- CHOLÉCYSTITE
- BILIRUBINE
- CANAL CYSTIQUE
- CANAL CHOLÉDOQUE
- CALCUL BILIAIRE
- VÉSICULE BILIAIRE
- STÉATOSE
- COLIQUE HÉPATIQUE
- PRESSION SANGUINE
- HYPOGLYCÉMIE
- PHYSIOLOGIE
- RADIOLOGIE
- HÉPATOME
- TRANSAMINASE
- GLYCURONYL TRANSFÉRASE
- VIROLOGIE MÉDICALE
- MÉTABOLISME AZOTÉ
- HÉMODIALYSE
- GAMMA-GLOBULINES
- HÉPATITES
- CŒLIOCHIRURGIE
- ALCOOLISME
- CIRRHOSE
- ICTÈRE ou JAUNISSE
- ENDOSCOPIE
- DIVISION CELLULAIRE
- IMMUNOGLOBULINES
- CONTAGION
- HYPERTENSION PORTALE
- HÉPATITE A
- HÉPATITE B
- ANTIGÈNE HBs ou ANTIGÈNE AUSTRALIA
- HÉPATITE VIRALE
- ALPHA-FŒTOPROTÉINE
- EXPLORATION FONCTIONNELLE
- CIRCULATION SANGUINE
- KYSTE HYDATIQUE
- FACTEURS DE COAGULATION SANGUINE
- ANATOMIE HUMAINE
- PARENCHYME ANIMAL
- DÉPISTAGE, médecine
- MÉDECINE PRÉVENTIVE ET PRÉVENTION MÉDICALE
- FOIE CANCER DU
- HÉPATOTOXICITÉ
- GRAISSES