HÉPATITE C
Article modifié le
Détection et transmission du VHC
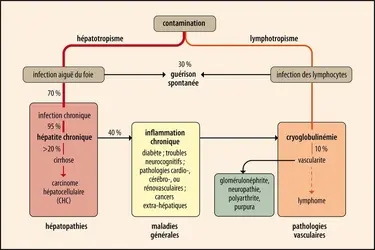
Avant l’identification du virus, peu de signes pouvaient distinguer une hépatite C d’une autre hépatite virale. On a appris depuis que le VHC est à l’origine d’hépatites aiguës spontanément résolutives dans un tiers des cas. Le taux de chronicité est élevé, à environ 70 %, et explique qu’en 1999 environ 170 millions d’individus dans le monde étaient infectés de manière chronique. Le VHC est, au moins dans les pays industrialisés, l’une des causes principales de transplantation hépatique et de carcinome hépatocellulaire dont l’augmentation est prévue jusqu’à environ 2020 par modélisation, tendance confirmée par les données en vie réelle.
Les outils de détection et de suivi
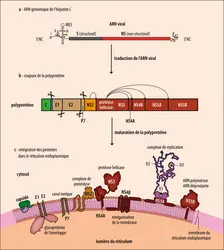
Ces chiffres sont liés à la mise au point d’outils fiables de détection du virus. L’isolement, en 1988, par l’équipe de Michael Houghton, de l’ARN viral C complet à partir d’un fragment d’ADNc (complémentaire), a permis le développement rapide de tests diagnostiques reposant sur la détection d’anticorps anti-VHC et sur la détection de l’ARN viral.
Du côté de la sérologie, la sensibilité et la spécificité des tests sérologiques Elisa a été croissante, avec aujourd’hui une acuité diagnostique de près de 100 %. La seule limite est le délai de séroconversion du sujet (apparition des anticorps anti-VHC) après la contamination. Lors de l'infection VHC aiguë, la séroconversion est en effet le plus souvent retardée. Elle est détectée environ dix semaines après la contamination, mais peut être plus tardive encore chez les personnes immunodéprimées. La présence des anticorps anti-VHC témoigne d'une rencontre antérieure avec le virus, mais ne peut permettre de distinguer une guérison d’une infection active. Après guérison spontanée d'une hépatite aiguë C, les anticorps anti-VHC restent le plus souvent détectables en tant que cicatrice sérologique, mais pourront parfois disparaître avec le temps. Au contraire, la persistance de l'infection par le VHC, observée dans plus de 70 % des cas, est toujours associée à la persistance d'anti-VHC et au développement d'une hépatite chronique.
À l’inverse, la virémie (quantité de virus circulant dans le sang, ou charge virale) est détectable par amplification génique (RT-PCR puisque le matériel génétique du virus est de l’ARN) dans les quatre jours suivant la rencontre avec le virus. Le diagnostic d'une infection active par le VHC repose en fait sur cette seule technique. Elle permet en outre l'analyse de la séquence en nucléotides de nombreux isolats du VHC et donc des études phylogénétiques, le développement de techniques de génotypage de routine et l'analyse des contaminations interhumaines, notamment nosocomiales ou materno-fœtales. Différentes PCR quantitatives ont été développées permettant une mesure de la charge virale, généralement basse (environ 6 log UI/mL), valeur qui n'influe que peu sur le pronostic et sur les espoirs thérapeutiques dans le cadre des nouveaux traitements.
Parallèlement aux tests virologiques, des tests sérologiques d’identification de l’antigène de capside du virus, ayant une sensibilité et une spécificité comparables à la RT-PCR et moins onéreux, n’ont pas connu les développements attendus.
Modes de transmission du VHC
Le VHC a une transmission principalement parentérale, c'est-à-dire par contact avec le sang. Les infections nosocomiales (liées à l’activité médicale), notamment lors de transfusions sanguines ou d’autres soins médico-chirurgicaux pratiqués dans les années 1960-1989, en ont été la cause principale dans les pays du Nord (et le reste dans les pays en développement). En France, la présence des anticorps anti-VHC, révélateurs de la contamination par ce virus, est observée chez des patients ayant reçu des transfusions sanguines ou des produits dérivés du sang avant l'introduction des marqueurs indirects d'infection par hépatite « non A non B » (novembre 1988) et avant le dépistage obligatoire des anticorps anti-VHC lors des dons du sang (mars 1990). Cela explique la prévalence des anticorps anti-VHC chez 5 à 10 % des sujets transfusés ou ayant reçu des produits sanguins et chez près de 90 % des hémophiles, avant que le traitement stérilisant systématique des produits anti-hémophiliques ait été généralisé à partir d'août 1986.
Dans les pays développés, l’usage de drogues par voie intraveineuse et nasale (partage de la paille) est devenu aujourd’hui le mode principal de transmission du VHC. La transmission sexuelle est faible (< 1 %) mais peut être augmentée en cas de rapports sexuels traumatiques, en particulier chez les hommes ayant des relations sexuelles avec des hommes (HSH) ou chez des sujets ayant une charge virale élevée, favorisée par une situation d’immunosuppression comme l’infection par le VIH. La transmission materno-infantile du VHC est de l’ordre de 5 % mais est multipliée par quatre en cas d’infection associée par le VIH. La moitié des enfants contaminés par transmission materno-infantile guérissent dans les deux premières années de vie ; le dépistage de l’infection en vue de sa guérison est recommandé avant la troisième année de vie.
D'autres modes de contamination (transcutanés, communautaires, rituels…) existent lorsque aucun facteur de risque n’est identifié, chez environ 20 % des patients infectés par le VHC : on suspecte l’oubli (ou le déni) et la méconnaissance des risques nosocomiaux, comportementaux, dans le cadre de soins dentaires, de pratiques de tatouage ou de piercing, en mésothérapie, acupuncture, épilation, rasages collectifs, médecine traditionnelle par ventouse, scarifications…
Des transmissions nosocomiales résiduelles peuvent encore exister exceptionnellement, plus particulièrement dans des secteurs de médicalisation lourde ou en cas d’accident d’exposition au sang pour les soignants. La transmission du VHC en hémodialyse a disparu avec le strict respect des règles d’hygiène universelle mais persiste dans les pays en développement.
Accédez à l'intégralité de nos articles
- Des contenus variés, complets et fiables
- Accessible sur tous les écrans
- Pas de publicité
Déjà abonné ? Se connecter
Écrit par
- Stanislas POL : professeur des Universités, praticien hospitalier, département d'hépatologie et d'addictologie, hôpital Cochin, Paris
- Anaïs VALLET-PICHARD : médecin, praticienne hospitalière, service d'hépatologie, hôpital Cochin, Paris
Classification
Médias
Autres références
-
CANCER - Cancers et virus
- Écrit par Sophie ALAIN , François DENIS et Sylvie ROGEZ
- 5 660 mots
- 6 médias
Deux virus sont susceptibles de provoquer des cancers du foie. Ils n'ont aucune parenté entre eux : le virus de l'hépatite B (HBV) est un virus à ADN et le virus de l'hépatite C (HCV), un virus à ARN. -
FOIE
- Écrit par Jacques CAROLI , Encyclopædia Universalis et Yves HECHT
- 9 975 mots
- 6 médias
Les virus à transmission « non naturelle », par lésion de la peau ou des muqueuses (parentérale) concernent les virus B, D, C. On les a découverts d'abord dans les hépatites qui ont suivi des transfusions du sang et de ses diverses fractions thérapeutiques (fractions antihémophiliques, plasma,... -
PRIX LASKER 2016
- Écrit par Gabriel GACHELIN
- 1 231 mots
- 1 média
...Ce prix revient à Ralf F. W. Bartenschlager, Charles M. Rice et Michael J. Sofia, « pour le développement d’un système d’étude de la réplication du virus de l’hépatite C et pour son utilisation pour révolutionner le traitement de cette maladie chronique, souvent mortelle ». Le petit virus à ... -
PRIX NOBEL DE PHYSIOLOGIE OU MÉDECINE 2020
- Écrit par Gabriel GACHELIN
- 1 165 mots
- 1 média
Le 5 octobre 2020, l’assemblée Nobel de l’Institut Karolinska a attribué conjointement le prix Nobel de physiologie ou médecine aux Américains Harvey J. Alter et Charles M. Rice ainsi qu’au Britannique Michael Houghton « pour la découverte du virus de l’hépatite C ». Après avoir honoré,...
Voir aussi
- INTERFÉRON
- CONTAMINATION
- HÉPATOCARCINOME
- ANTIVIRAUX
- VACCINS & SÉRUMS
- HÉPATOCYTE
- SÉROLOGIE
- GÉNOTYPE
- CHARGE VIRALE
- INFECTION
- TRANSAMINASE
- VIROLOGIE MÉDICALE
- RIBAVIRINE
- GÉNOME
- HÉPATITES
- CIRRHOSE
- SANTÉ DANS LE MONDE
- ANTICORPS
- FACTEUR DE RISQUE, épidémiologie
- LYMPHOCYTES
- HÉPATITE VIRALE
- PROTÉINES
- DÉPISTAGE, médecine
- EFFETS SECONDAIRES, pharmacologie
- RICE CHARLES M. (1952- )
- ALTER HARVEY J. (1935- )
- HOUGHTON MICHAEL (1949- )