MICROBIOTE DE LA BOUCHE
Diabète, parodontite et vice versa
Le diabète est une maladie métabolique chronique caractérisée par un défaut immunitaire (diabète de type I) ou acquis (diabète de type II) de la production d’insuline ou une défaillance dans son mécanisme d’action. Cette maladie, en raison de ses conséquences sur la santé générale et ses complications – rénales, rétiniennes, nerveuses, macro et microvasculaires… –, représente un important enjeu de santé publique. On estime que près de 415 millions d'adultes âgés de vingt à soixante-dix-neuf ans sont actuellement atteints de diabète dans le monde, dont 193 millions non diagnostiqués.
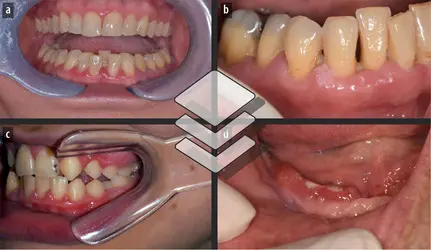
L’existence d’une relation entre diabète et parodontite est bien établie par de nombreuses études, un lien en miroir entre ces deux pathologies étant peut-être à considérer. Ainsi, la prévalence de la parodontite chez les diabétiques (17,3 %) affiche une valeur pratiquement équivalente au double de celle relevée chez des patients non diabétiques (9 %) ; celle du diabète chez les patients atteints de parodontite (12,5 %) est aussi deux fois plus élevée que chez les patients n’ayant pas développé de parodontite (6,3 %). Il semble également qu’il existe une relation entre la gravité de la parodontite et les complications du diabète. La nature des liens entre ces deux maladies inflammatoires chroniques et un éventuel rapport du diabète avec le microbiote oral font l’objet d’une recherche approfondie.
Le diabète augmente le risque de développer une parodontite sévère ainsi qu’une difficulté à obtenir de bons résultats des traitements parodontaux, en raison de l’impact prolongé de l’hyperglycémie, qui engendre un état d’inflammation systémique chronique se répercutant sur tous les organes et tissus, et plus particulièrement sur les tissus parodontaux. La conséquence directe de cette inflammation est la destruction du système d’attache parodontal par notamment l’augmentation, entre autres, de la production de certaines enzymes du groupe des métalloprotéases (enzymes dégradant les protéines de la matrice extracellulaire). De plus, l’accumulation de protéines glyquées (fixation de sucres sur les protéines) engendre également une augmentation de la sécrétion des prostaglandines E2 (PGE2) et du facteur de nécrose tumorale alpha (TNF-α) qui entretient l’inflammation locale parodontale.
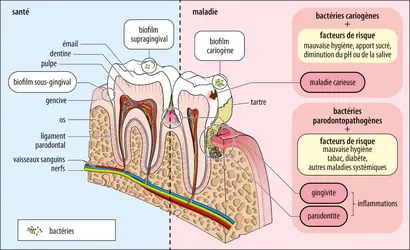
La modification du microbiote oral chez les patients diabétiques non équilibrés ainsi que l’augmentation de sa pathogénicité, bien que rapportées dans plusieurs études, restent des questions en suspens. Pour le moment, il n’existe pas de consensus bien établi concernant ces modifications. Une augmentation des bactéries facultatives existe chez les patients diabétiques atteints de parodontite, ainsi qu’une augmentation des bactéries anaérobies chez les patients ne présentant pas de parodontite – Capnocytophaga Pseudomonas, Porphyromonasgingivalis, Tannerella forsythia, Bergeyella, Sphingomonas, Corynebacterium, Propionibacteriumet Neisseria. Cependant,certains de ces résultats restent controversés du fait des biais possibles dans ces études – choix des populations comparées (patients sains/patients diabétiques, patients diabétiques équilibrés/non équilibrés), souches bactériennes recherchées… Les changements dans la composition du microbiote oral chez les patients diabétiques seraient liés à la modification de la concentration en glucose de la plaque sous-gingivale et à son inflammation. Au niveau de la cavité buccale, l’hyperglycémie non contrôlée diminue le pH, augmente le taux de glucose dans la salive et le biofilm, ce qui favorise la prolifération bactérienne, notamment au niveau sous-gingival. Le recrutement de cellules inflammatoires augmente lui aussi, favorisant ainsi la colonisation par des bactéries facultatives et anaérobies (et taxons à Gram négatif), ce qui contribue à accroître[...]
La suite de cet article est accessible aux abonnés
- Des contenus variés, complets et fiables
- Accessible sur tous les écrans
- Pas de publicité
Déjà abonné ? Se connecter
Écrit par
- Sylvie BABAJKO : directrice de recherche à l'INSERM, Centre de recherche des Cordeliers, Paris
- David OJCIUS : docteur ès sciences, professeur à l'université du Pacifique, San Francisco (États-Unis)
- Ihsène TAÏHI-NASSIF : docteure en chirurgie dentaire, Paris-Descartes, maître de conférences des Universités, praticienne hospitalière, université de Paris
Classification
Médias