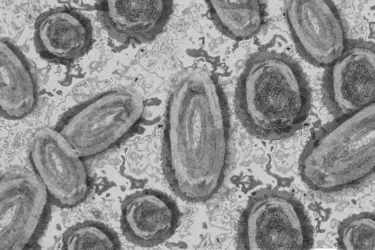
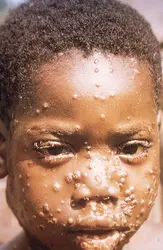
MPOX
Article modifié le
Traitement et vaccins
La prise en charge des patients repose principalement sur des traitements de soutien non spécifiques : soulagement de la fièvre et des démangeaisons, hydratation, etc. Elle inclut également la prévention et le traitement des infections bactériennes secondaires pouvant apparaître chez certains patients. Il existe des médicaments antiviraux bloquant spécifiquement la multiplication virale, tels que le tecovirimat, le brincidofovir et le cidofovir, qui peuvent être prescrits pour les cas les plus graves. Au premier semestre de 2022, seul le tecovirimat dispose d'une autorisation partielle (limitée à certaines indications ou situations spécifiques comme une immunosuppression) de mise sur le marché au sein de l'UE et est utilisé en première intention.
Rappelons que le Mpox n’est pas la variole humaine, mais en est proche, comme l’est la vaccine bovine. Différentes études montrent qu’une vaccination antérieure contre la variole peut conférer une protection croisée d’environ 85 % contre la variole du singe, même si cette protection s’est estompée probablement au cours du temps. Les données épidémiologiques suggèrent qu’en France, et plus généralement en Europe, un certain degré de protection est attendu dans la population des adultes âgés de plus de quarante-cinq ans – la vaccination contre la variole n’est plus obligatoire en France depuis 1979 et les rappels vaccinaux depuis 1984. Le vaccin MVA-BN (commercialisé sous le nom de Imvanex™ en Europe et Jynneos™ aux États-Unis) est un vaccin vivant atténué (c'est-à-dire un virus modifié pour perdre son caractère pathogène) de troisième génération contre les orthopoxvirus initialement prévu pour protéger contre la variole. Développé à la fin des années 1990, il a montré un effet protecteur significatif contre le Mpox. Il peut soit prévenir l'infection, soit, dans les cas où la maladie survient, réduire la gravité de son évolution. Il peut être ainsi recommandé pour la vaccination de cas contacts à risque, au cas par cas. Par ailleurs, certains pays appliquent la vaccination prophylactique de certains professionnels de la santé particulièrement exposés. La vaccination des personnes les plus exposées a été mise en place en France à partir de l’été de 2022. Elle concerne des populations à risque, les HSH et à partenaires multiples, de manière générale les personnes ayant des partenaires sexuels multiples, les travailleurs du sexe et professionnels des lieux de consommation sexuelle. En septembre 2023, l'OMS a préqualifié le vaccin MVA-BN comme étant le premier vaccin destiné à prévenir le Mpox. La préqualification par l'OMS signifie que ce vaccin a été reconnu comme étant sûr, efficace et approprié pour une utilisation à grande échelle, ce qui facilite l'approvisionnement et l'utilisation dans les pays en développement ou les régions à haut risque. L'OMS a également recommandé que ce vaccin soit accessible à des populations plus larges, y compris aux femmes enceintes et aux enfants, en cas d'urgence. En 2024, des efforts sont déployés pour accroître l’accès au vaccin, en particulier dans les pays africains durement touchés, comme la RDC, où des fonds supplémentaires ont été mobilisés pour améliorer la distribution des vaccins et renforcer leurs capacités de production.
Accédez à l'intégralité de nos articles
- Des contenus variés, complets et fiables
- Accessible sur tous les écrans
- Pas de publicité
Déjà abonné ? Se connecter
Écrit par
- Yannick SIMONIN : virologiste, maître de conférences, université de Montpellier
Classification
Médias
Voir aussi