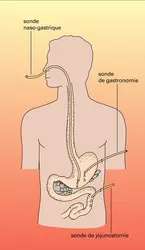
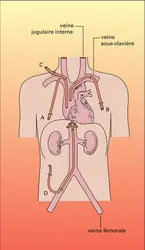
- 1. Nutrition artificielle par voie digestive : nutrition entérale
- 2. Nutrition artificielle par voie veineuse : nutrition parentérale
- 3. Durée de l'assistance nutritive : nutrition à l'hôpital et nutrition à domicile
- 4. Goût, appétit et fonctions digestives pendant et après la nutrition artificielle : « la réadaptation alimentaire »
- 5. Bibliographie
NUTRITION ARTIFICIELLE
Article modifié le
Durée de l'assistance nutritive : nutrition à l'hôpital et nutrition à domicile
Pour atteindre ses objectifs, l'assistance nutritive aura une durée de quelques semaines à plusieurs mois. Chez la plupart des malades, elle est de deux mois en moyenne. L'activité physique permise par la nutrition ambulatoire, par voie digestive (nutrition entérale continue ambulatoire) ou extradigestive (nutrition parentérale cyclique), a spectaculairement amélioré la tolérance aux longues journées d'hospitalisation. La nutrition entérale à domicile est réalisée depuis plusieurs années chez l'enfant, et maintenant chez l'adulte. La nutrition parentérale à domicile est réservée à un petit nombre de patients, enfants ou adultes, porteurs d'affections digestives graves (résection très étendue de l'intestin grêle, maladie de Crohn ou fistules étagées de l'intestin grêle, séquelles intestinales de l'irradiation abdomino-pelvienne pour cancer, troubles chroniques de la motricité par anomalies nerveuses de l'intestin grêle), et destinés à une assistance nutritive prolongée. La nutrition parentérale à domicile a été officiellement reconnue en France en 1984, par l'agrément de plusieurs services hospitaliers, hautement spécialisés en assistance nutritive, à la formation des malades. Au classement des indications selon le diagnostic (maladies digestives uniquement) il faut ajouter, maintenant, un classement selon la durée de la nutrition à domicile : soit nutrition parentérale de longue durée, définitive ou quasi définitive, réalisant un véritable intestin artificiel, chez des sujets ayant très peu ou pas d'espoir d'une réhabilitation nutritionnelle orale ; soit nutrition prolongée mais transitoire (de 2 à 6 mois) pour maladie de Crohn en poussée, ou pour attente d'adaptation intestinale dans un syndrome du grêle court. L'augmentation des indications du deuxième type est souhaitable, dans la mesure où elles diminuent les contraintes hospitalières, humanisent les soins et responsabilisent le malade tout en réduisant les coûts. Techniquement, la nutrition parentérale à domicile utilise la méthode discontinue, nocturne, permettant au malade d'être entièrement libre de ses mouvements dans la journée. Elle suppose une éducation du malade, lors d'une nutrition parentérale hospitalière, par une équipe médico-soignante entraînée. Le suivi du malade est assuré par le service spécialisé et par le médecin traitant, et son approvisionnement en poches nutritives par la pharmacie hospitalière compétente dans leur préparation. Les complications de la nutrition parentérale à domicile sont rares, grâce à la compétence et à la spécialisation des équipes dans la formation des malades : ce sont les complications infectieuses mécaniques ou métaboliques de la nutrition parentérale prolongée (citées précédemment). L'intérêt majeur de la nutrition parentérale à domicile est d'avoir transformé le pronostic des malades « sans intestin grêle » fonctionnel ou anatomique. Grâce à elle, la réinsertion dans le milieu familial, professionnel ou scolaire marque un progrès décisif, analogue à celui qu'on observe avec l'hémodialyse à domicile. Autrefois condamnés à rester en milieu hospitalier, les malades retrouvent un confort de vie et une tolérance psychologique optimale. L'intérêt concerne aussi l'hôpital et les coûts de la santé, puisque la nutrition à domicile réduit de 70 p. 100 les dépenses occasionnées par la nutrition parentérale à l'hôpital. Néanmoins, des conditions psychologiques socio-économiques et familiales très strictes sont nécessaires pour permettre cette technique à domicile. Les contre-indications sont une sénilité accentuée, une affection psychiatrique grave, l'impossibilité d'apprendre les techniques de nutrition parentérale après trois semaines à un mois d'entraînement hospitalier, l'absence de support socio-familial. La transplantation de l'intestin grêle, qui n'en est encore qu'à ses balbutiements chez l'homme, constituera, sans nul doute, un acquis thérapeutique[...]
La suite de cet article est accessible aux abonnés
- Des contenus variés, complets et fiables
- Accessible sur tous les écrans
- Pas de publicité
Déjà abonné ? Se connecter
Écrit par
- Claude MATUCHANSKY : professeur de gastro-entérologie, chef de service de gastro-entérologie et d'assistance nutritive au C.H.U. de Poitiers
Classification
Médias
Autres références
-
DÉNUTRITION
- Écrit par Jean TRÉMOLIÈRES
- 3 906 mots
L'alimentation parentérale n'est qu'une méthode alimentaire d'exception. Elle est en effet difficile à réaliser et généralement insuffisante. Il convient donc de la réserver aux cas où l'alimentation par voie digestive est absolument impossible, car celle-ci, si difficile soit-elle à faire accepter... -
THÉRAPEUTIQUE - Réanimation
- Écrit par Maurice GOULON et François NOUAILHAT
- 3 617 mots
Les apports nutritionnels doivent être élevés pour éviter le catabolisme tissulaire ; quand la voie orale est impossible, on procède soit parsonde gastrique, soit par perfusions veineuses continues. Il faut surveiller les apports par sonde gastrique chez les malades qui ne sont ni intubés, ni...
Voir aussi